Lo stato di sovrallenamento si verifica quando l’individuo è stato sottoposto ad uno stress eccessivo derivante dall’allenamento e da altri fattori estranei (per esempio quelli legati allo stile di vita), al punto di non essere più in grado di esprimere una prestazione di livello ottimale nonostante un appropriato periodo di rigenerazione. Per una diagnosi di sovrallenamento è necessaria una caduta della prestazione” (Fry, Morton e Keast, 1991).
Il sovrallenamento può essere definito come “squilibrio tra allenamento, competizione e recupero” (Foster, Lehmann et al., 1996).
Un’ analisi corporea qualitativa consente di monitorare lo sportivo o l’atleta agonista con estrema precisione ed affidabilità.
I nutrizionisti, i personal trainer e i preparatori atletici più esperti sono a conoscenza del fatto che non è sufficiente misurare le pliche per determinare con accuratezza la composizione corporea.
Non meno importante è il fattore idratazione (ECW fluidi extracellulari, ICW fluidi intracellulari, TBW fluidi totali). L’atleta nella condizione di overtraining perde una maggiore quantità di fluidi corporei che non riesce a ricostituire causando disidratazione ed esponendolo ad un elevato rischio di infortuni causato sia dall’eventuale perdita di fluidi che dall’ulteriore stress muscolare, articolare e tendineo.
Nell’ambito della pratica sportiva una corretta valutazione della composizione corporea e dei suoi compartimenti consente di definire le attitudini sportive individuali e di personalizzarle ai fini del raggiungimento delle migliori prestazioni agonistiche.
mascaretti srl facilities – composizione corporea
Una visione globale e critica tra miti e realtà
di Michele Fresiello – Vivereinforma
A chi non è mai capitato di affrontare un periodo no di allenamento? Spossatezza fisica, stanchezza mentale, sentirsi incapaci di replicare performance usuali, non riuscire a progredire attraverso gli step prefissati, addirittura sentire l’incombere di un allenamento come un vero e proprio peso.
In queste situazioni nella mente dell’atleta (e del trainer che lo segue) spesso si accende la spia del sovrallenamento, evenienza tanto temuta quanto, il più delle volte, sopravvalutata. Sottolineiamo fin da subito che raramente l’amatore ricade nella vera e propria sindrome la quale, dal punto di vista clinico, assume dei connotati specifici e di rilevanza patologica. Essere stanchi e affaticati non implica necessariamente il sovrallenamento.
Teniamo ben a mente che la fatica e il calo delle prestazioni sono evenienze comuni (e anche necessarie, a volte) nella vita di un atleta. Ecco perché diventa fondamentale non solo imparare a riconoscere i segnali che ci possono far sospettare di overtraining: anche educare l’atleta, seguirlo in maniera ottimale in queste situazioni, valutare i parametri realmente significativi diventa parte integrante del percorso.
Quando si può parlare di Overtraining Syndrome?
La sindrome da sovrallenamento (Over Training Syndrome – OTS) è una situazione patologica caratterizzata da componenti fisiche, emotive e comportamentali molto spesso correlabili a momenti in cui il volume, l’intensità o la frequenza dell’esercizio fisico dell’individuo superano la sua capacità di recupero. Ecco che ci incamminiamo sulla strada che può portare all’OST. Gli scenari possibili legati al calo di prestazione possiamo osservarli nella classificazione che ci fornisce l’European College of Sport Science:
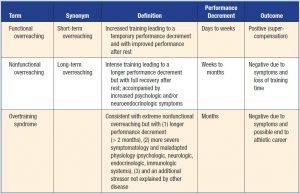
Parlo di una strada perchè è opportuno considerare queste tre situazioni come un vero e proprio continuum all’interno del quale, i sintomi, il momento della presentazione e l’entità degli stessi possono variare ampiamente. Tale variazione può essere non solo interindividuale ma avere connotati diversi se si presenta nello stesso atleta in momenti diversi della sua storia sportiva. Per questo motivo per quanto mi riguarda è più corretto parlare di spettro dell’OST, terminologia che sottolinea la complessità e la possibilità di numerose sfumature nelle manifestazioni.
Perché si parla di sindrome?
A differenza del termine malattia o morbo, una sindrome rappresenta un corredo di segni clinici e sintomi che costituiscono le manifestazioni di uno o diversi quadri patologici. Ciò significa che, a differenza della malattia, non abbiamo una causa accertata, non tutti i sintomi sono riconducibili in maniera diretta ad una (o più) causa isolabile. Per questo motivo il corredo clinico dello spettro dell’OST è altamente aspecifico e vario, molto spesso assume connotati solamente aneddotici: ecco uno dei principali motivi per cui si è propensi a comportarsi in maniera difensiva non appena ci si trova di fronte ad un calo di prestazione, alla poca voglia di allenarsi; anche per questo si teme tanto il catabolismo e oggigiorno si tende a evitare di proposito determinate frequenze e intensità negli allenamenti.
Dalla prima tabella osserviamo come il Functional Overreaching (FO) è un quadro assolutamente positivo che addirittura deve essere ricercato in alcuni specifici periodi di allenamento. Avere un calo fisiologico per un certo tempo (che oscilla da qualche giorno a un paio di settimane), può essere positivo per supercompensare e superare i propri limiti di performance.
Tutto abbastanza comprensibile. Ma come fare a capire oltre quale limite non spingersi per non entrare, ad esempio, in un Nonfunctional Overreaching (NFO) ? La risposta è tutt’altro che banale. Le variabili su cui lavorare sono, essenzialmente:
– Esperienza del trainer
– Sensibilità dell’atleta ai segnali del proprio corpo
– Adeguata alimentazione e integrazione
– Qualità e quantità ottimali di riposo e recupero
– Ottimizzazione dei mesocicli di allenamento
Un errore che frequentemente osservo: voler portare a tutti i costi a termine un programma di allenamento. Anche qui, come nell’alimentazione, non si può avere la presunzione di creare a priori il piano perfetto ogni volta. Saranno i continui feedback dell’atleta, l’analisi delle prestazioni e dello stato mentale, a fornire al trainer attento e critico informazioni per lo più pratiche per gestire momenti particolari o fragili.
Nonostante questo, spesso risulta difficile capire se ci troviamo di fronte ad un quadro di NFO o di una vera e propria OST. Nella maggior parte dei casi lo si capisce soltanto a posteriori, in base al tempo di recupero in seguito alla presentazione dei segnali di allarme. Importantissimo da ricordare: tutto ciò non è dipendente dalla gravità dei sintomi.
Fisiopatologia dell’OST
Le ipotesi proposte sono numerose, ognuna delle quali presenta dei punti di forza e degli aspetti molto criticabili. Sicuramente le varie cause si incontrano, come potrete osservare, in una comune sfera abbastanza ben definita:
L’infiammazione determina un interessamento multisistemico (neuro-endocrino-immuno-gastroenterologico) con risvolti di tipo neurormonale deleteri.
Tra queste ipotesi proposte in letteratura alcune prendono in considerazione singoli aspetti, altre (che reputo molto più accreditate e vicine alla realtà del problema) si basano su una concezione sistemica della sindrome, prendendo in esame: il sistema nervoso vegetativo, l’ipotalamo e il ruolo delle citochine infiammatorie.
Sistema nervoso autonomo
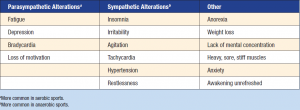
Uno squilibrio tra attivazione di simpatico e parasimpatico, in cui domina quest’ultimo, può generare un calo della performance, aumento della fatica, bradicardia e depressione del tono dell’umore. Il fenomeno nasce essenzialmente come un meccanismo di difesa da parte dell’organismo per sottrarci a degli stressor che in quel momento avverte come estremamente pericolosi per la nostra sopravvivenza. Come si può osservare nella tabella relativa ai sintomi, però, abbiamo anche sintomatologie di prevalenza ortosimpatica, appunto perché ciò che prevale è l’incapacità di una corretta regolazione, con possibili anche “alti e bassi”. Per valutare questo squilibrio nella pratica clinica ci si avvale di un semplice strumento: l’indice di variabilità cardiaca.
Diversi studi suggeriscono che la Heart Rate Variability (variabilità della frequenza cardica – HRV) risulta essere un parametro semplice ed efficace per comprendere l’impatto dell’allenamento a livello sistemico. I battiti del nostro cuore non sono mai perfettamente ritmici tra di loro, la variabilità della frequenza cardiaca è del tutto fisiologica in risposta a stimoli quali il respiro, stimoli esterni o interni (uno starnuto, alzarsi dalla sedia, grattarsi, emozioni di varia natura). Un individuo sano possiede un buon grado di variabilità della frequenza cardiaca, che si traduce in una adeguata adattabilità psicofisica alle diverse situazioni che si possono presentare. Quindi con l’HRV valutiamo in maniera indiretta la capacità di bilanciamento dell’attività fra il sistema nervoso simpatico e parasimpatico. In altre parole, si tratta della capacità del nostro cuore di tornare a frequenze basse (proprie del riposo) abbastanza velocemente dopo uno stress (in questo caso l’allenamento). Se ciò non avviene entro determinati range fisiologici, significa che il nostro organismo non riesce a tornare al suo fisiologico equilibrio vegetativo.
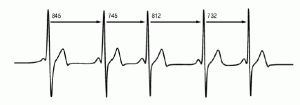 L’HRV è molto sensibile ad allenamenti con sovraccarichi ad alta intensità (intesa come elevati carichi allenanti), determinando una cospicua attivazione della componente ortosimpatica. Nella pratica, se ci si sente spossati e fuori forma dopo aver trascorso un periodo estenuante tra lavoro, grattacapi e allenamenti intensi, riscontrare un HRV ridotto, potrebbe farci considerare l’idea di prenderci una pausa dalle attività che possiamo sospendere o rendere meno tassanti. Se si ha una buona sensibilità verso il proprio organismo in questo caso basteranno anche pochi giorni di relax per aiutare il nostro organismo a recuperare e rigenerarsi.
L’HRV è molto sensibile ad allenamenti con sovraccarichi ad alta intensità (intesa come elevati carichi allenanti), determinando una cospicua attivazione della componente ortosimpatica. Nella pratica, se ci si sente spossati e fuori forma dopo aver trascorso un periodo estenuante tra lavoro, grattacapi e allenamenti intensi, riscontrare un HRV ridotto, potrebbe farci considerare l’idea di prenderci una pausa dalle attività che possiamo sospendere o rendere meno tassanti. Se si ha una buona sensibilità verso il proprio organismo in questo caso basteranno anche pochi giorni di relax per aiutare il nostro organismo a recuperare e rigenerarsi.
Per dovere di cronaca, esistono anche altri metodi di valutazione, tra cui il test di ABEL e altri questionari i quali sicuramente sono meno oggettivi, immediati e indicativi di determinati stati psicofisici.
Come valutare l’HRV?
Se vi sentite particolarmente affaticati e sotto tono, se dopo un dialogo sincero con voi stessi vi siete chiesti: mi sto allenando troppo? mi sto allenando male? sto riposando, mangiando in maniera non ottimale?, potete provare. Esistono in commercio vari cardiofrequenzimetri che tracciano in un diagramma l’HRV e forniscono grafici e analisi dei dati attraverso dei metodi matematici. In alternativa, soprattutto in caso di sintomi rilevanti, un’ottima idea è affidarsi ad medico dello sport per la valutazione. A questo punto, lo stesso medico con un’attenta anamesi e esame clinico potrà ipotizzare il vostro stato di sovrallenamento e indirizzarvi al percorso diagnostico più adeguato.
Esistono anche dei dei software specifici che analizzano i dati per valutare il reale stato di recupero dell’organismo dai carichi di allenamento e in generale dai fattori di stress della vita quotidiana. Ne è un esempio REC TEST: basta indossare una fascia cardio per 6 minuti al mattino appena svegli e per avere dati attendibili sulla qualità del recupero dell’atleta. In questo modo è possibile programmare o modificare l’allenamento immediatamente successivo alla misurazione vertendo sul riposo assoluto, un allenamento più leggero del solito o continuando sulle intensità programmate.
Ipotalamo, ipofisi e ormoni
Soprattutto negli atleti di endurance si assiste a soppressione di entità molto variabile degli assi ipotalamo-ipofisi-surrenale e gonadico. I quadri ormonali che ne derivano ci mostrano spesso alterazioni dei livelli di testosterone, cortisolo ed altri ormoni legati allo stress e alla performance. Qui però la scienza ci dice che questi valori sono molto individuali e non sono strettamente correlati allo stato di forma. Questo perché nella maggior parte dei casi non possono essere valori correlabili ai riscontri clinico-anamnestici.
L’ipotesi delle citochine: l’ipotesi che comprende tutte le altre?
In questo contesto si prendono in prima istanza in considerazione i microtraumi a cui sono sottoposti i tessuti dell’apparato muscoloscheletrico. Se con alimentazione e riposo adeguati ai nostri impegni sportivi le microlesioni sono indispensabili all’adattamento e alla crescita, al rafforzamento delle strutture, in un contesto di inadeguatezza dei suddetti parametri si assiste ad uno squilibrio sul versante pro-infiammatorio, con amplificazione e cronicizzazione di una risposta infiammatoria sistemica.
Vediamo implicate le ben conosciute IL-1β, IL-6, TNF-α (proinfiammatorie) e le chitochine di regolazione e della risoluzione della risposta: IL-10, TGF-β.
L’aumento di queste citochine può determinare negli atleti sovrallenati anche minori livelli di glicogeno muscolare rispetto alla media di uno sportivo di pari livello e specialità: il TNF-α determina un decremento della concentrazione di GLUT-4 nei muscoli stressati oltre una certa soglia. Inoltre, queste molecole agiscono sui centri della fame con azione anoressigena, contribuendo dal punto di vista degli introiti a minore introduzione di carboidrati.
Anche i cambiamenti emotivi e comportamentali sono stati associati all’azione delle citochine sia attraverso specifici recettori a livello del SNC, sia attivando l’asse ipotalamo-ipofisi-surrene con effetti periferici riflessi sulla sfera emotiva. Assistiamo di conseguenza anche ad un abbassamento del rapporto testosterone/cortisolo perché oltre alla stimolazione la secrezione di cortisolo abbiamo l’effetto soppressivo sugli steroidi sessuali maschili.
Un altro aspetto fondamentale correlato alle citochine da cui si può trarre anche uno spunto integrativo: i livelli di glutammina plasmatici sono ridotti in soggetti che presentano la sintomatologia propria dell’OST. Ciò si può spiegare se si considera che la glutammina è presente in massicce quantità nelle proteine infiammatorie e che le stesse citochine aumentano l’uptake epatico dell’aminoacido per renderlo disponibile a questo scopo. Di riflesso, il catabolismo proprio di uno stato infiammatorio cronico viene rimarcato dalla carenza di un aminoacido essenziale nella gluconeogenesi e nel metabolismo proteico.
In supporto a quest’ultima considerazione è una buona idea, con riscontri positivi anche in letteratura, pensare ad un’integrazione a dosi consistenti di L-glutammina in un contesto di OST ma anche di FO.
Anche l’ipotesi delle citochine, nonostante possa sembrare una teoria ben solida, presenta delle limitazioni. Sappiamo bene che una risposta infiammatoria è essenziale (ed è quella che andiamo a ricercare di proposito!) per la crescita muscolare e il miglioramento delle prestazioni, in acuto, e purtroppo non esistono studi a lungo termine che confermino in maniera significativa l’incidenza di questi mediatori dell’infiammazione nell’OST, soprattutto se si correlano alla presentazione clinica.
Inoltre, come considerato nel mio precedente articolo dal titolo “Muscoli: dalla forza alla salute”, l’interleuchina 6 prodotta dal muscolo in contrazione ha effetto addirittura antinfiammatorio. Tutto ciò complica un po’ lo scenario e sottolinea la forte necessità di ulteriori studi in materia.
“Diagnosi”, trattamento e prevenzione
Abbiamo visto come il quadro clinico e le teorie a riguardo non sono ancora molto chiari e degni di approfondimenti e studio. Rimane l’esigenza di imparare innanzitutto a riconoscere ed affrontare una simile evenienza. Nella seconda parte dell’articolo affronteremo dettagli indispensabili per valutare l’atleta in cui si evidenzia lo spettro del sovrallamento. Non potendo parlare di una vera e propria diagnosi, ci concentreremo sugli aspetti su cui lavorare in maniera pratica, sulla prevenzione e il ritorno all’attività sportiva.
Riferimenti
– Angeli A, Minetto M, Dovio A, et al. The overtraining syndrome in athletes: a stress-related disorder. J Endocrinol Invest. 2004;27: 603-612.
– Armstrong LE, VanHeest JL. The unknown mechanism of the overtraining syndrome: clues from depression and psychoneuroimmunology. Sports Med. 2002;32:185-209.
– Budgett R. Fatigue and underperformance in athletes: the overtraining syndrome. Br J Sports Med. 1998;32:107-110.
– Budgett R, Hiscock N, Arida R, et al. The effects of the 5-HT2C agonist m-chlorphenylpiperazine on elite athletes with unexplained underperformance syndrome (overtraining). Br J Sports Med. 2010;44:280-283.
– Budgett R, Newsholme E, Lehmann M, et al. Redefining the overtraining syndrome as the unexplained underperformance syndrome. Br J Sports Med. 2000;34:67-68.
– Castell LM, Poortmans JR, Leclercq R, et al. Some aspects of the acute phase response after a marathon race, and the effects of glutamine supplementation. Eur J Appl Physiol. 1997;75:47-53.
– Costill DL, Flynn MG, Kirwan JP, et al. Effects of repeated days of intensified training on muscle glycogen and swimming performance. Med Sci Sports Exerc. 1988;20:249-254.
– Edwards KM, Burns VE, Ring C, Carroll D. Individual differences in the interleukin-6 response to maximal and submaximal exercise takes. J Sports Sci. 2006;24(8):855-862.
– Fry RW, Grove JR, Morton AR, et al. Psychological and immunological correlates of acute overtraining. Br J Sports Med. 1994;28(4):241-246.
– Fry RW, Morton AR, Keast D. Overtraining in athletes: an update. Sports Med. 1991;12(1):32-65.
– Gabriel H, Kindermann W. The acute immune response to exercise: what does it mean? Int J Sports Med. 1997;18(1)(suppl):S28-S45.
– Gouarne C, Groussard C, Gratas-Delamarche A, et al. Overnight urinary cortisol and cortisone add new insights into adaptation to training. Med Sci Sports Exerc. 2005;37:1157-1167.
– Gustafsson H, Holmberg H, Hassmen P. An elite endurance athlete’s recovery from underperformance aided by a multidisciplinary sport science support team. Eur J Sport Sci. 2008;8(5):267-276.
– Halson SL, Jeukendrup AE. Does overtraining exist? An analysis of overreaching and overtraining research. Sports Med. 2004;34(14):967-981.
– Halson SL, Lancaster GI, Jeukendrup AE, et al. Immunological responses to overreaching in cyclists. Med Sci Sports Exerc. 2003;35(5):854-861.
– Hiscock N, Pedersen BK. Exercise-induced immunosuppresion: plasma glutamine is not the link. J Appl Physiol. 2002;93:813-822.
– Hohl R, Ferraresso RL, DeOliveira RB, et al. Development and characterization of an overtraining animal model. Med Sci Sports Exerc. 2009;41(5):1155-1163.
– Hooper S, MacKinnon LT, Hanrahan S. Mood states as an indication of staleness and recovery. Int J Sport Psychol. 1997;28:1-12.
– Hynynen A, Uusitalo A, Konttinen N, et al. Heart rate variability during night sleep and after awakening in overtrained athletes. Med Sci Sports Exerc. 2006;38(2):313-317.
– Kentta G, Hassmen P. Overtraining and recovery: a conceptual model. Sports Med. 1998;26(1):1-16.
– Koutedakis Y, Sharp NC. Seasonal variations of injury and overtraining in elite athletes. Clin J Sport Med. 1998;8(1):18-21.
– Lehmann M, Foster C, Keul J. Overtraining in endurance athletes: a brief review. Med Sci Sports Exerc. 1993;25(7):854-862.
– Mackinnon LT. Chronic exercise training effects on immune function. Med Sci Sports Exerc. 2000;32(7)(suppl):S369-S376.
– Mackinnon LT, Hooper SL. Mucosal (secretory) immune system responses to exercise of varying intensity and during overtraining. Int J Sports Med. 1994;15(3)(suppl):S179-S183.
– Mackinnon LT, Hooper SL. Plasma glutamine and upper respiratory tract infection during intensified training in swimmers. Med Sci Sports Exerc. 1996;28(3):285-290.
– Margonis K, Fatouros IG, Jamurtas AZ, et al. Oxidative stress biomarkers responses to physical overtraining: implications for diagnosis. Free Radic Biol Med. 2007;43(6):901-910.
– Matos NF, Winsley RJ, Williams CA. Prevalence of non-functional overreaching/overtraining in young English athletes. Med Sci Sports Exerc. 2011;43(7):1287-1294.
– Meehan HL, Bull SJ, Wood DM, et al. The overtraining syndrome: a multicontextual assessment. Sports Psychol. 2004;18:154-171.
– Meeusen R, Duclos M, Gleeson M, et al. The overtraining syndrome: facts and fiction. Eur J Sport Sci. 2006;6(4):263.
– Meeusen R, Duclos M, Gleeson M, et al. Prevention, diagnosis and treatment of the overtraining syndrome: ECSS Position Statement Task Force. Eur J Sport Sci. 2006;6(1):1-14.
– Meeusen R, Nederhof E, Buyse L, et al. Diagnosing overtraining in athletes using the two-bout exercise protocol. Br J Sports Med. 2010;44:642-648.
– Meeusen R, Piacentini MF, Busschaert B, et al. Hormonal response in athletes: the use of a two bout exercise protocol to detect subtle differences in (over)training status. Eur J Appl Physiol. 2004;91:140-146.
– Morgan WP, Brown Dr, Raglin JS, et al. Psychological monitoring of overtraining and staleness. Br J Sports Med. 1987;21:107-114.
– Morgan WP, Costill DL, Flynn MG, et al. Mood disturbance following increased training in swimmers. Med Sci Sports Exerc. 1988;20(4):408-414.
– Morgan WP, O’Connor P, Sparling P, et al. Psychological characterizations of the elite female distance runner. Int J Sports Med. 1987;8:124-131.
– Nederhof E, Lemmeink K, Visscher C, et al. Psychomotor speed, possibly a new marker for overtraining syndrome. Sports Med. 2006;36:817-828.
– O’Connor PJ, Morgan WP, Raglin JS, et al. Mood state and salivary cortisol levels following overtraining in female swimmers. Psychoneuroendocrinology. 1989;14(4):303-310.
– Pearce PZ. A practical approach to the overtraining syndrome. Curr Sports Med Rep. 2002;1:179-183.
– Walsh NP, Blannin AK, Robson PJ, Gleeson M. Glutamine, exercise and immune function. Sports Med. 1998;28(3):177-191.

Devi effettuare l'accesso per postare un commento.